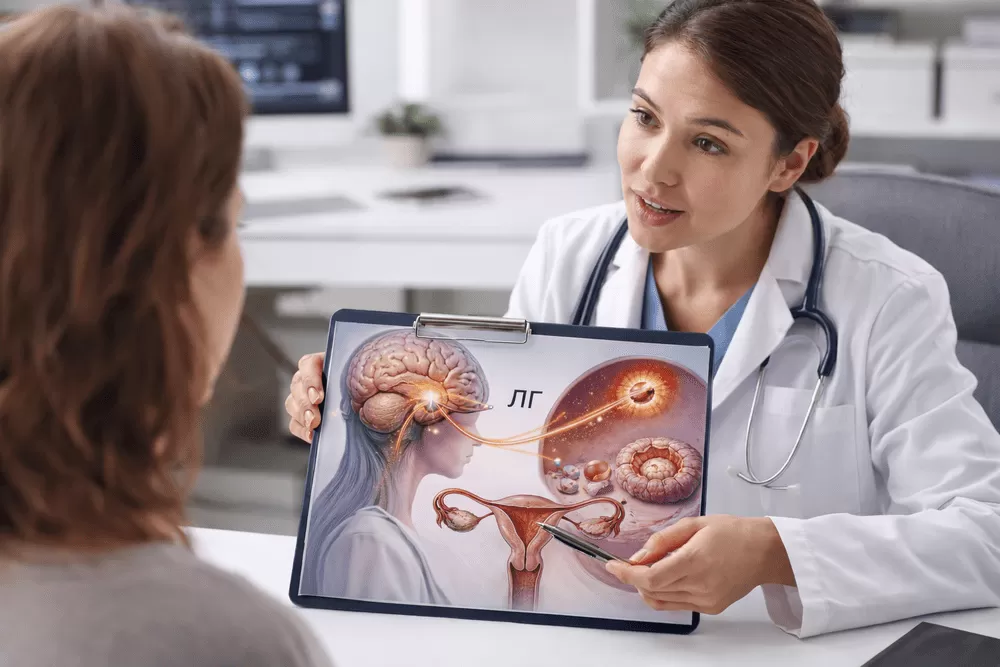
Как щитовидная железа работает во время беременности
Механизм адаптации женского организма к новому состоянию поразительно сложен. В первые дни имплантации (обычно на 6–12 день после оплодотворения) трофобласт начинает выделять хорионический гонадотропин (ХГЧ). Этот гормон имеет сходство с тиреотропным гормоном (ТТГ) по строению альфа-субъединицы, что позволяет ему слабо связываться с рецепторами ТТГ.
В результате в первой половине беременности здоровая железа увеличивает выработку тиреоидных гормонов на 30–50%. Это крайне важно, так как до 10–12 недели гестации щитовидка плода еще не функционирует самостоятельно. Он полностью зависит от гормонов матери, которые поступают к нему через кровоток. Если функции щитовидной железы матери снижены, то малыш не получает достаточного количества тиреоидных гормонов, необходимых для нормального развития и роста, что может замедлить закладку его внутренних органов, оказать особенно негативное влияние на процесс нейрогенеза.
Усиление функции щитовидки в первом триместре часто сопровождается легким снижением уровня ТТГ. Это состояние называется транзиторным гестационным гипертиреозом. Оно обычно не требует лечения и проходит само по себе к 16–20 неделе гестации. Однако такая нагрузка может выявить скрытые проблемы, которые до зачатия никак себя не проявляли, поэтому состояние железы требует регулярного мониторинга со стороны акушера-гинеколога и эндокринолога.

Какие проблемы щитовидной железы встречаются чаще всего
Наиболее распространенной эндокринологической патологией у беременных является гипотиреоз — состояние, при котором щитовидная железа вырабатывает недостаточное количество гормонов. Это может быть связано с дефицитом йода в рационе или наличием хронического аутоиммунного воспаления щитовидки. В условиях нехватки тироксина страдает не только самочувствие женщины, но и плацентарное кровообращение.
Также у будущих матерей может быть диагностирован и гипертиреоз — повышенная секреторная активность щитовидной железы. Гипертиреоз бывает истинным и транзиторным (гестационным). В первом случае он наиболее часто обусловлен аутоиммунной патологией — болезнью Грейвса, которая возникает еще до зачатия у 0,4–1% женщин и примерно у 0,2% во время беременности. Транзиторный гестационный гипертиреоз отмечается у 1–3% будущих мам в первой половине беременности. При отсутствии коррекции высокая секреторная активность щитовидки может привести к развитию тиреотоксикоза, который становится причиной сердечно-сосудистой патологии у матери, провоцирует ряд серьезных осложнений беременности.

Важно понимать, что многие заболевания эндокринной системы протекают бессимптомно. Именно поэтому во всем мире принята практика обязательного скрининга патологии щитовидки (ТТГ, УЗИ железы) на ранних сроках, чтобы не упустить момент, когда организму нужна поддержка.
Симптомы, которые нельзя списывать на «просто беременность»
Многие женщины склонны списывать сонливость, отеки или раздражительность на естественные изменения в организме, обусловленные «интересным» положением. Однако существует ряд признаков, которые прямо указывают на то, что функции щитовидной железы нарушены.
Если вы постоянно чувствуете зябкость при нормальной температуре в помещении, а кожа стала сухой и начала шелушиться, это это может быть проявлением гипотиреоза. С другой стороны, чрезмерная потливость, дрожь в пальцах рук, постоянное чувство тревоги и резкое снижение веса на фоне нормального аппетита могут сигнализировать о гипертиреозе.
Симптомы заболеваний щитовидки часто переплетаются с признаками токсикоза. Поэтому только лабораторная диагностика позволяет отличить одно от другого. Игнорирование этих сигналов может привести к тому, что патологии будут выявлены слишком поздно, тогда когда уже развиваются негативные последствия.
Какие анализы сдавать и как читать результаты
Своевременная и точная диагностика — это основа успеха в лечении эндокринных нарушений. Врачи используют комплексный подход, оценивая как клиническую картину, уровень гормонов, так и наличие антител к тканям железы.
Минимальный набор: ТТГ, свободный Т4 (и когда нужен свободный Т3)
Основным индикатором работы системы гипофиз-щитовидная железа является ТТГ (тиреотропный гормон), который вырабатывается гипофизом и «командует» щитовидкой. Если ТТГ высокий, значит, значит уровень тиреоидных гормонов низкий (гипотиреоз) и гипофиз пытается «подтолкнуть» щитовидку к более активной деятельности. Соответственно, низкий показатель ТТГ свидетельствует о высоком уровне щитовидных гормонов, то есть о гипертиреозе.
Свободный Т4 (тироксин) является ключевым фактором, для правильной закладки, развития и функционирования нервной системы плода. Оптимально, чтобы его уровень находился в верхней трети границ нормы. Свободный Т3 назначается реже, в основном для уточнения диагноза при низком ТТГ.
Нормы ТТГ по триместрам: на что ориентируются врачи
Референсные значения для обычных людей не подходят для будущих мам. В медицине приняты специфические интервалы, которые позволяют обеспечить безопасность плода на разных этапах его роста.
| Показатель / срок | I триместр (1–13 неделя) | II триместр (14–27 неделя) | III триместр (28–40 недель) |
| ТТГ (мЕд/л) | 0,1–2,5 | 0,2–3,0 | 0,3–3,0 |
| Т4 свободный | Верхняя граница нормы | Средние значения | Допустимо незначительное снижение |
Соблюдение этих рамок свидетельствует о том, что щитовидка справляется с нагрузкой и обеспечивает малыша всем необходимым.
Когда нужны антитела (АТ-ТПО/АТ-ТГ) и УЗИ щитовидки
Анализ на антитела к тиреопероксидазе (АТ-ТПО) показывает, есть ли у женщины предрасположенность к аутоиммунным заболеваниям. Если титр антител повышен, то риск того, что щитовидная железа «сдастся» во втором или третьем триместре, выше, и контроль должен быть строже. УЗИ назначается для оценки структуры органа, исключения узловых образований в нем и определения объема органа, что важно при планировании терапии.
Как часто контролировать гормоны во время беременности
Если у женщины нет жалоб и первичные анализы в норме, повторный контроль может не потребоваться. Однако при выявленных нарушениях или приеме заместительной терапии контроль ТТГ и Т4 свободного проводится каждые 4–8 недель. Это связано с тем, что вес мамы растет, объем циркулирующей крови увеличивается, и потребность в йоде и гормонах постоянно меняется.
Чем опасны нарушения щитовидной железы для мамы и ребенка
Последствия некомпенсированных заболеваний щитовидки могут быть крайне серьезными. Для матери это повышенный риск развития преэклампсии, анемии и послеродовых кровотечений. Нарушение работы щитовидки напрямую влияет на состояние плаценты, что может привести к ее преждевременной отслойке или фетоплацентарной недостаточности.
Для ребенка дефицит материнских гормонов в первом триместре чреват необратимыми последствиями для формирования центральной нервной системы. Тяжелый нелеченый гипотиреоз может стать причиной врожденных пороков развития или задержки внутриутробного роста. Поэтому поддержание нормального гормонального фона — это не просто рекомендация, а жизненная необходимость.
Лечение во время беременности: что можно, а что нельзя
Золотым стандартом коррекции гипотиреоза является проведение заместительной терапии аналогом человеческого тироксина. Он не является для организма «чужеродной химией» и в правильной дозировке приносит только пользу. Лекарство принимается строго натощак за 30–60 минут до еды, чтобы обеспечить максимальное всасывание.
Препараты йода рекомендованы большинству беременных в России — стране с недостаточным потреблением йода. Однако конкретная необходимость их приема и доза определяются врачом индивидуально.
Категорически запрещено использование препаратов радиоактивного йода для диагностики заболеваний щитовидки или их лечения во время вынашивания малыша, так как они губительны для клеток его железы.

Часто женщины боятся начинать прием гормонов, опасаясь «привыкания» или набора веса. Это опасное заблуждение. При дефиците собственного тироксина прием таблеток помогает нормализовать метаболизм, что, напротив, предотвращает нежелательную прибавку веса и отеки.
Планирование беременности при заболеваниях щитовидной железы
Если у женщины уже диагностированы заболевания щитовидной железы, подготовка к зачатию должна начаться за 3–6 месяцев. Важно достичь эутиреоза (нормального уровня гормонов) и удерживать ТТГ на уровне ниже 2.5 мЕд/л. Это снижает риск самопроизвольного выкидыша на ранних сроках, патологий развития плода.
При наличии узлового зоба врач может рекомендовать пункционную биопсию до наступления беременности, с целью точного определения характера узла и выбора оптимальной в конкретной клинической ситуации тактики лечения. В целом, при адекватной прегравидарной подготовке щитовидная железа не станет препятствием для рождения здорового малыша, если все риски просчитаны заранее.
Если узнали о проблеме уже во время беременности
Ситуации, когда отклонения в анализах обнаруживаются на 8–10 неделе гестации, встречаются довольно часто. В этом случае лечение должно быть начато незамедлительно.
При гипотиреозе назначается заместительная терапия. Очень часто врачи начинают ее с высокой дозы, не прибегая к постепенному наращиванию, чтобы максимально быстро насытить организм тиреоидными гормонами.
Истинный гипертиреоз (тиреотоксикоз) при беременности встречается реже, но требует более сложного подхода. Здесь задача обратная — требуется «успокоить» чрезмерно активную железу. Для этой цели используют специфические фармакологические препараты — тиреостатики. Врачи используют минимально эффективные дозы, стремясь поддерживать уровень тироксин на верхней границе нормы. Это необходимо, чтобы не «заблокировать» активность собственной щитовидки плода.
Хирургическое лечение (удаление части органа) проводится лишь в исключительных случаях, обычно во втором триместре.
Современные протоколы ведения беременных позволяют эффективно корректировать функции щитовидки даже в сжатые сроки. Регулярная сдача анализов и тщательное соблюдение будущей мамой рекомендаций врача позволяют нивелировать все риски, возникшие из-за проблем с щитовидной железой. Важно не заниматься самолечением и не доверять советам из интернета, так как каждая ситуация индивидуальна.
После родов: что происходит со щитовидкой и нужен ли контроль
После того как малыш появляется на свет, гормональный фон женщины претерпевает очередной резкий скачок. Потребность в тироксине падает, и дозировки препаратов требуют пересмотра. В первые полгода после родов у 5–9% женщин наблюдается «послеродовая дисфункция щитовидной железы», которая вначале проявляются усиленной секрецией тиреоидных гормонов, а в дальнейшем сменяется их дефицитом. Данное состояние может быть как транзиторным (временным), так и хроническим.
Контроль ТТГ рекомендуется провести через 6–8 недель после родоразрешения. Это особенно важно для тех, кто принимал терапию во время вынашивания ребенка.
Помните, что щитовидная железа — не только регулирует обменные процессы, но и влияет на уровень энергии, эмоциональный фон. Если после родов вы чувствуете запредельную усталость, которую не спишешь на недосып, проверьте ТТГ. Послеродовая депрессия часто имеет эндокринные причины.
Щитовидная железа и беременность — тема, требующая внимания, но не паники. Современные методы диагностики и безопасные препараты позволяют женщинам с любыми эндокринными нарушениями успешно вынашивать и рожать здоровых детей. Главное — это осознанный подход к своему здоровью и регулярный контакт с лечащим врачом.
Преимущества нашей клиники
Ведение беременности при патологиях щитовидной железы в клинике GMS ЭКО строится на принципах безопасности и междисциплинарного контроля.
Ключевые преимущества:
- Тандем специалистов: эндокринолог и гинеколог-репродуктолог работают совместно, обеспечивая ювелирную коррекцию гормонального фона (ТТГ, Т4 св.) на каждом триместре.
- Ранний мониторинг: экспертное УЗИ и лабораторный контроль позволяют вовремя выявить риски для развития нервной системы плода и устранить их.
- Индивидуальный подход: подбор безопасной дозировки препаратов с учетом сопутствующих диагнозов.
Такой подход минимизирует вероятность осложнений, гарантируя стабильное состояние матери и правильное формирование жизненно важных органов ребенка.
Ответы на популярные вопросы
-
Как проблемы с щитовидкой влияют на зачатие ребенка?
Нарушения в работе железы сбивают менструальный цикл и препятствуют нормальному созреванию яйцеклетки. При гипотиреозе часто повышается уровень пролактина, что блокирует овуляцию и делает зачатие практически невозможным без коррекции.
-
Можно ли забеременеть, если есть проблемы с щитовидной железой?
Безусловно, можно, если женщина находится под контролем эндокринолога и получает необходимую для достижения эутиреоидного состояния терапию. Главное — нормализовать уровень гормонов до момента оплодотворения, чтобы обеспечить правильный старт развития плода.
-
Могут ли проблемы с щитовидной железой привести к выкидышу?
Выраженные гормональные нарушения могут нарушить нормальное течение беременности на ранних сроках. Организм матери при нехватке ресурсов может расценить ее как чрезмерную нагрузку и отторгнуть эмбрион.
-
Как щитовидка влияет на развитие ребенка?
Материнский тироксин напрямую влияет на формирование всех систем организма плода и прежде всего нервной. Без достаточного количества этого гормона возникает высокий риск врожденных патологий.
-
Как лечат щитовидку при беременности?
Основной метод — заместительная терапия при дефиците и специфические тиреостатики в минимальных дозах при избытке тиреоидных гормонов. Также всем женщинам в этот период показан дополнительный прием йода для поддержки функции собственной железы плода.
Источники
- Danielle Betz; Kathleen Fane — Human Chorionic Gonadotropin // StatPearls / NCBI, 2025 https://www.ncbi.nlm.nih.gov/books/NBK532950/#__NBK532950_dtls__
- Erik K. Alexander, Elizabeth N. Pearce, Gregory A. Brent, Rosalind S. Brown, Herbert Chen, Chrysoula Dosiou, William A. Grobman, Peter Laurberg, John H. Lazarus, Susan J. Mandel, Robin P. Peeters, Scott Sullivan — 2017 Guidelines of the American Thyroid Association for the Diagnosis and Management of Thyroid Disease During Pregnancy and the Postpartum // Thyroid, Vol. 27, №3 https://www.liebertpub.com/doi/10.1089/thy.2016.0457#sec-8
- Leslie De Groot, Marcos Abalovich, Erik K Alexander, Nobuyuki Amino, Linda Barbour, Rhoda H Cobin, Creswell J Eastman, John H Lazarus, Dominique Luton, Susan J Mandel, Jorge Mestman, Joanne Rovet, Scott Sullivan — Management of thyroid dysfunction during pregnancy and postpartum: an Endocrine Society clinical practice guideline // J Clin Endocrinol Metab., 2012 https://pubmed.ncbi.nlm.nih.gov/22869843/
- Рыбакова А. А., Платонова Н. М., Малышева Н. М., Никанкина Л. В., Елфимова А. Р., Трошина Е. А. — Reference intervals of thyroidstimulating hormone in pregnant women living in the central regions of the Russian Federation // Probl Endokrinol (Mosk)., 2022 https://pmc.ncbi.nlm.nih.gov/articles/PMC9939961/
- Бурумкулова Ф. Ф., Герасимов Г. А. — Заболевания щитовидной железы и беременность // Проблемы эндокринологии, том 44, №2, 1998 год https://www.probl-endojournals.ru/jour/article/view/11241
- Тополян С. П., Лесникова С. В., Фадеев В. В. — Послеродовые аутоиммунные тиреопатии // Клиническая и экспериментальные тиреоидология, том 2, №4, 2006 год https://cyberleninka.ru/article/n/poslerodovye-autoimmunnye-tireopatii/viewer
- Татарова Н.А., Шаманина М.В., Сохадзе Х.С., Савина Л.В. — Эндокринные факторы риска развития тревожно-депрессивных состояний у женщин в послеродовом периоде // Гинекология, том 15, №6, 2013 год https://gynecology.orscience.ru/2079-5831/article/view/28287