
- Заведующий эмбриологической лабораторией GMS Садовническая, эмбриолог
- Стаж с 2015 года. В системе GMS с 2021 года
Этот метод также был предложен для лечения женщин с нормальной овуляторной функцией, для сохранения фертильности, а также для таких редких состояний, как неспособность ооцитов к созреванию или повторное получение эмбрионов плохого качества.
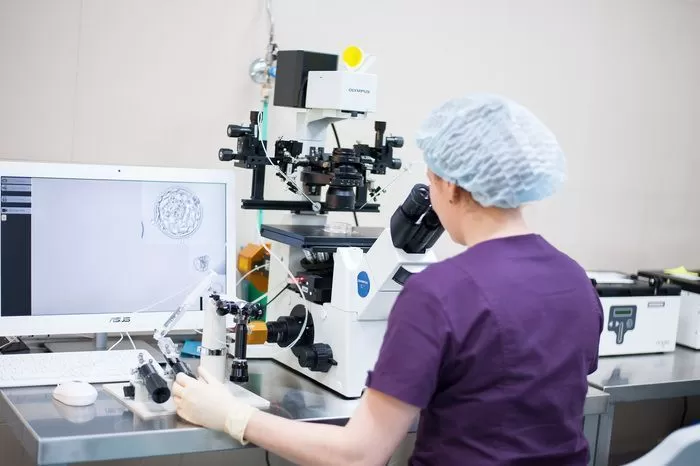
Изначально получение незрелых ооцитов из нестимулированных яичников с последующим их дозреванием in vitro (IVM), т.е. в лабораторных условиях, было предложено, чтобы избежать побочных эффектов, связанных с назначением гонадотропинов.
Основной целью IVM было предотвратить или значительно снизить риск синдрома гиперстимуляции яичников (СГЯ) у пациенток с синдромом поликистозных яичников (СПКЯ), а также уменьшить стоимость лечения и нагрузку на пациенток, проходящих лечение в рамках вспомогательных репродуктивных технологий — ВРТ.
Частота наступления клинической беременности при использовании процедуры IVM у пациенток молодого возраста достигает 30% и сравнима с таковой в разных программах ЭКО. Акушерские и перинатальные исходы родов после IVM сравнимы с таковыми для «традиционных» циклов ЭКО/ИКСИ. IVM может постепенно заменить ЭКО в определенных случаях, поскольку данная техника продолжает развиваться, и частота наступления беременности будет увеличиваться. Это делает процедуру IVM многообещающей и простой альтернативой стандартному ЭКО в различных ситуациях.
Впервые применить IVM у человека удалось в 1991 году, используя незрелые ооциты, полученные из антральных фолликулов, а в 1994 году IVM было внедрено в клиническую практику: ученые добились наступления беременности в результате созревания в условиях invitro ооцитов, полученных у пациенток с СПКЯ без предшествующего лечения.
Независимо от показаний метод IVM имеет множество потенциальных преимуществ перед традиционным ЭКО:

Известно, что после аспирации незрелых ооцитов и IVM было рождено более 2500 здоровых детей. На данный момент не выявлено существенных отличий в состоянии здоровья детей и исходе родов по сравнению с «обычным» ЭКО/ИКСИ. Это же касается вероятности наступления беременности.

| Название | Цена |
| Первичный прием врача-репродуктолога (включая УЗИ) | 8160 руб. |
Указаны цены на самые востребованные услуги. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР.

